Pheochromocytoma là một khối u hiếm phát triển ở tuyến thượng thận trong cơ thể.
Một pheochromocytoma có thể gây ra các giai đoạn khác nhau của các triệu chứng trong cơ thể. Chẩn đoán thường đòi hỏi nhiều bước, và có những yếu tố khác nhau để được xem xét điều trị.
Tuyến thượng thận là gì?
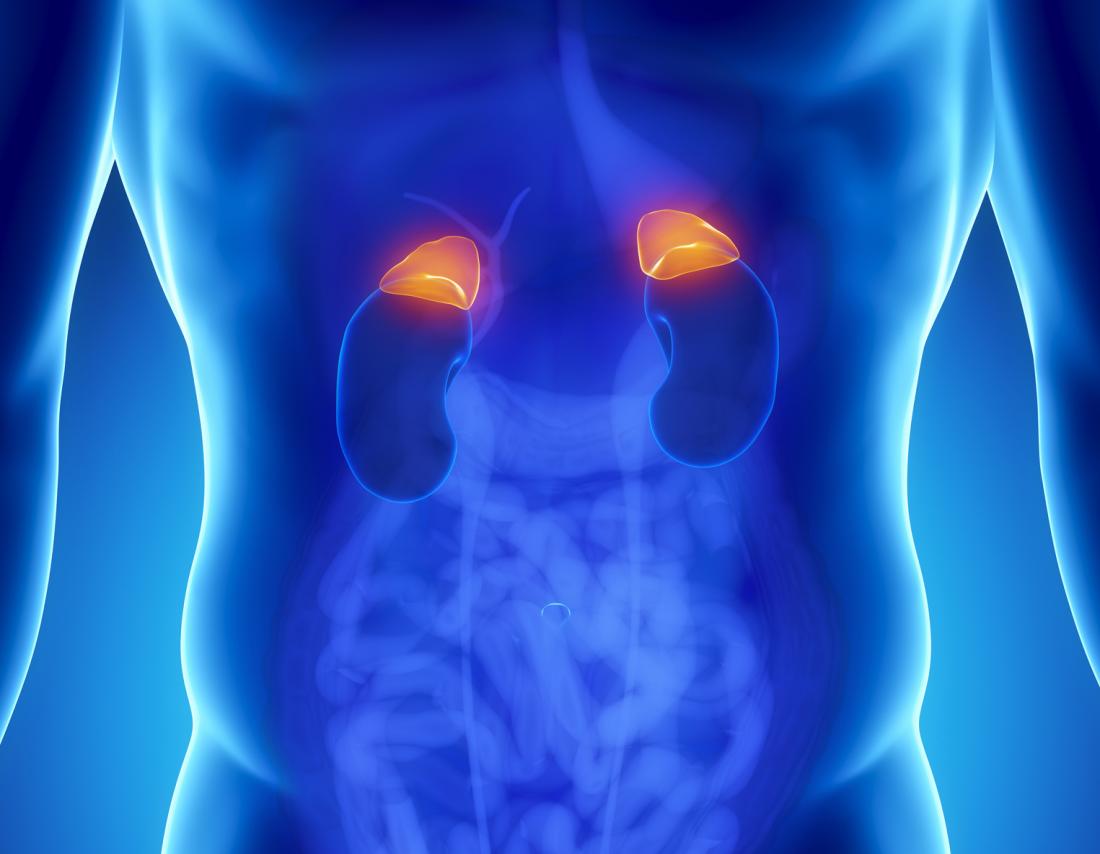
Tuyến thượng thận là hai tuyến nội tiết nhỏ nằm trên thận. Chúng giúp tạo ra và phân phối các hormon quan trọng và steroid cho cơ thể sử dụng, bao gồm adrenaline và cortisol.
Hormon thượng thận giúp cân bằng chức năng cơ thể, chẳng hạn như:
- nhịp tim
- huyết áp
- sự trao đổi chất
- đường huyết
- phản ứng với stress
- hệ thống miễn dịch phản ứng
Rối loạn chức năng của tuyến thượng thận có thể gây ra một loạt các vấn đề về sức khỏe ở những khu vực này.
Pheochromocytoma là gì?
Pheochromocytoma (PCC) là thuật ngữ được sử dụng cho một khối u hiếm có đã phát triển ở tuyến thượng thận. Những khối u này thường lành tính, có nghĩa là chúng không phải ung thư. Hầu hết các trường hợp chỉ liên quan đến một tuyến thượng thận, nhưng có thể cả hai đều tham gia.
Trong một số ít trường hợp, PCC có thể bị ung thư. Những khối u ác tính này sẽ lan truyền như các bệnh ung thư khác và có thể gây ra các biến chứng nghiêm trọng.
Tình trạng này làm cho các tuyến thượng thận bơm ra quá nhiều adrenaline và noradrenaline. Hai hormon này giúp giữ nhịp tim, huyết áp và đáp ứng ứng suất trong sự cân bằng. Họ cũng chịu trách nhiệm về phản ứng “chiến đấu hoặc bay” của cơ thể.
Khi cơ thể chứa quá nhiều các hợp chất này cùng một lúc, nó đi vào trạng thái phản ứng như thể nó đang ở trong trạng thái liên tục của ứng suất cao.
PCC sẽ luôn hình thành bên trong tuyến thượng thận. Chúng thường được nhóm lại với nhau bằng các khối u tương tự được gọi là paragangliomas, là những khối u phát triển ở bên ngoài các tuyến. Các khối u khác nhau, nhưng cả hai đều làm thay đổi quá trình sản xuất tuyến thượng thận.
Triệu chứng
Các triệu chứng của PCC có thể thay đổi rất nhiều từ người này sang người khác. Ví dụ, một số người trải qua huyết áp cao phù hợp trong khi những người khác chỉ có tăng huyết áp ngẫu nhiên.
Một số người không bao giờ gặp các triệu chứng và chỉ tìm hiểu về PCC của họ khi bác sĩ đang tìm kiếm một thứ khác.
Các triệu chứng thường xuất hiện trong các tập phim với sự kết hợp khác biệt của các triệu chứng. Mọi người thường sẽ bị đau đầu, nhịp tim bất thường và đổ mồ hôi bất thường. Họ cũng sẽ bị huyết áp cao nếu được đo khi họ ở trong tình trạng này.
Các tập này có thể kéo dài trong vài giây hoặc vài giờ. Các tập có xu hướng trở nên tồi tệ hơn theo thời gian và trở nên thường xuyên hơn khi khối u phát triển về kích thước.
Các triệu chứng phổ biến khác của PCC có thể xảy ra với những giai đoạn này hoặc độc lập. Những triệu chứng này bao gồm:

- đổ mồ hôi
- buồn nôn
- đau bụng
- táo bón
- giảm cân
- nhịp tim nhanh
- đau đầu đột ngột
- lo lắng hoặc cảm giác doom
- run rẩy
- cực kỳ nhợt nhạt
- thay đổi tâm trạng và khó chịu
PCC có thể làm rối loạn chức năng bình thường của tuyến thượng thận. Điều này có thể làm cho mọi người có nguy cơ bị khủng hoảng adrenergic hơn, gây ra các vụ nổ của các hormon thượng thận xâm nhập vào dòng máu.
Những người trải qua một cuộc khủng hoảng adrenergic có thể có huyết áp rất cao và nhịp tim nhanh. Điều này có thể gây ra các vấn đề sức khỏe nghiêm trọng, chẳng hạn như đau tim, đột quỵ hoặc tử vong.
Các triệu chứng của PCC có thể là do một loạt các điều kiện, và nếu một người nhận thấy bất kỳ triệu chứng nào, điều quan trọng là họ phải đi khám bác sĩ nhanh chóng để được chẩn đoán đúng.
Gây nên
Các triệu chứng của các triệu chứng có thể xảy ra bất cứ lúc nào, hoặc chúng có thể được mang lại bởi một số sự kiện trong cuộc sống.
Căng thẳng cơ thể trong hoạt động thể chất cứng hoặc sinh con có thể đủ để kích hoạt một cuộc tấn công. Phẫu thuật hoặc các quá trình liên quan đến gây mê có thể kích hoạt các sự kiện ở một số người. Có rất nhiều căng thẳng về thể chất hoặc tình cảm cũng có thể gây ra một tập phim.
Một hợp chất gọi là tyramine cũng có thể gây ra các triệu chứng của PCC. Tyramine được tìm thấy trong các loại thực phẩm lên men hoặc tuổi, như rượu vang đỏ, sô-cô-la và một số pho mát.
Một số loại thuốc cũng có thể gây ra triệu chứng ở một số người. Chúng có thể bao gồm các chất ức chế monoamine oxidase (MAOIs) và các chất kích thích, chẳng hạn như cocaine hoặc amphetamine.
Nguyên nhân
Khoa học y tế không chắc chắn nguyên nhân gây ra PCC. Nó có thể phát triển ở mọi lứa tuổi, mặc dù nó xuất hiện phổ biến nhất ở người lớn tuổi từ 20 đến 50. Tình trạng này cũng dường như được liên kết với di truyền học.
Những người phát triển PCC do di truyền cũng có thể có nguy cơ cao hơn để kế thừa các điều kiện di truyền khác. Có ba syndromes cổ điển liên kết với PCC:
- hội chứng von Hippel-Lindau
- nhiều loại ung thư nội tiết 2
- loại neurofibromatosis 1
Hiện tại có ít nhất 8 rối loạn chức năng di truyền khác nhau được xem là làm tăng nguy cơ PCC.
Chẩn đoán
PCC có thể khó chẩn đoán và đòi hỏi một vài bước khác nhau. Các bác sĩ sẽ đặt hàng một loạt các xét nghiệm để kiểm tra các dấu hiệu quan trọng của tình trạng này.
Xét nghiệm máu hoặc nước tiểu có thể cho bác sĩ biết nếu một người có mức hormone cao bất thường trong cơ thể họ. Chụp CT hoặc MRI sau đó có thể được sử dụng để chụp ảnh tuyến thượng thận nếu nghi ngờ khối u.
Nếu các bác sĩ tìm thấy một khối u, họ có thể yêu cầu xét nghiệm để xem nó có phải là do rối loạn di truyền hay không. Điều này có thể giúp xác định xem người đó có nguy cơ mắc các rối loạn di truyền khác hay không hoặc liệu các thành viên gia đình của họ có nguy cơ mắc bệnh cao hơn hay không.
Điều trị
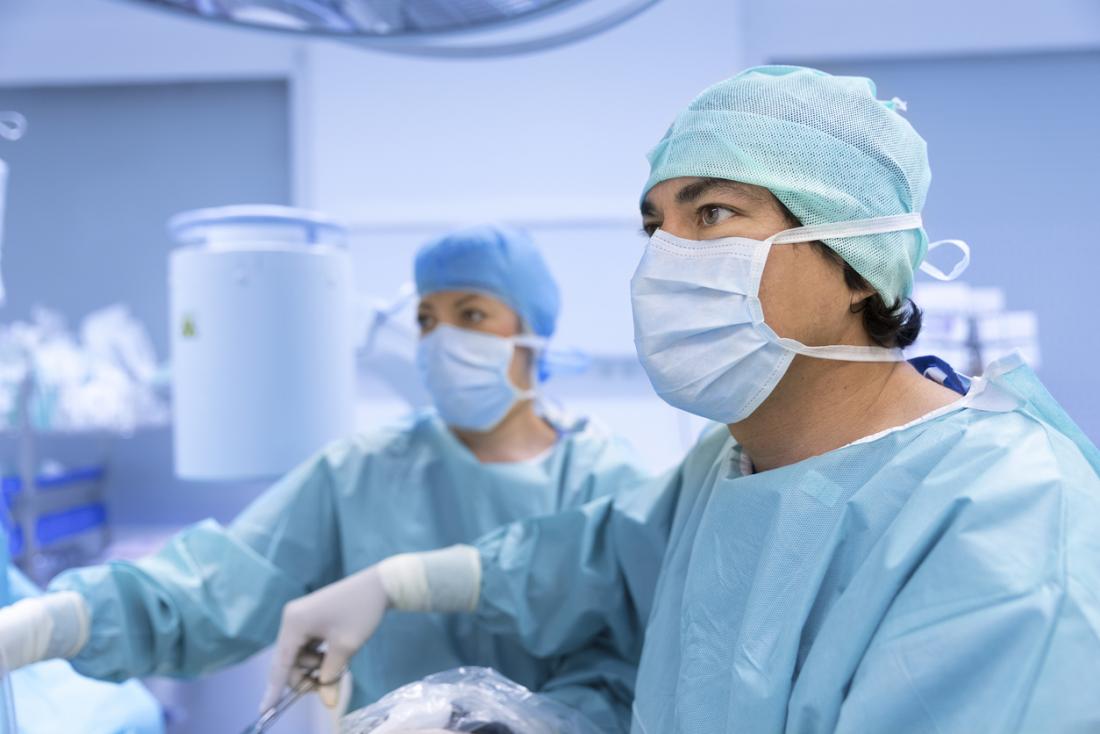
Cách tốt nhất để điều trị PCC là loại bỏ khối u. Điều này thường được thực hiện bằng phương pháp nội soi không xâm lấn, chỉ cần các vết mổ nhỏ. Những lợi ích của những phương pháp này là thời gian phục hồi ngắn hơn và ít cơ hội cho các biến chứng từ phẫu thuật.
Trong những ngày dẫn đến phẫu thuật, người bị PCC có thể phải uống thuốc để cân bằng nhịp tim và hạ huyết áp.
Trong hầu hết các trường hợp PCC, khối u phát triển trong một tuyến thượng thận đơn. Trong những tình huống này, các bác sĩ có thể loại bỏ toàn bộ tuyến, vì tuyến còn lại có khả năng tạo ra các kích thích tố mà cơ thể cần để tồn tại.
Khi một người có khối u ở cả hai tuyến thượng thận, các bác sĩ sẽ cố gắng loại bỏ các mô khối u chỉ, để lại một phần của các tuyến còn nguyên vẹn. Nếu điều này là không thể, họ có thể phải loại bỏ cả hai tuyến thượng thận. Với khối u lành tính, loại bỏ các khối u thường sẽ gây ra các triệu chứng biến mất.
Những người có cả hai tuyến thượng thận bị loại bỏ sẽ cần phải dùng steroid để giúp thay thế các kích thích tố mà cơ thể không còn có thể tạo ra nữa. Những người có khối u ung thư có thể yêu cầu bức xạ hoặc hóa trị liệu để giữ cho khối u trở lại hoặc lan rộng.
Biến chứng
Tất cả mọi người mắc PCC đều có thể gặp phải các biến chứng. Tuy nhiên, những người bị PCC vẫn chưa được điều trị, có nguy cơ mắc các vấn đề về tim cao hơn, chẳng hạn như huyết áp cao, nhịp tim bất thường và đau tim. Họ cũng có nhiều khả năng bị suy cơ quan và tổn thương thần kinh thị giác.
Phẫu thuật đi kèm với các biến chứng của chính nó. Một số tình trạng có thể phát triển trong quá trình phẫu thuật, bao gồm khủng hoảng huyết áp cao, khủng hoảng huyết áp thấp và nhịp tim không đều.
Phẫu thuật cũng liên quan đến việc thay đổi tuyến thượng thận, có thể gây ra sự mất cân bằng trong các kích thích tố. Hầu hết mọi người sẽ được cung cấp steroid trong quá trình phục hồi để giúp cân bằng những hormone này.
Outlook
PCC có thể nghiêm trọng nếu nó không được điều trị. Các triệu chứng có thể đe dọa tính mạng và cần được chăm sóc y tế. Khi khối u được lấy ra, các triệu chứng thường biến mất, dẫn đến hồi phục hoàn toàn.
Phẫu thuật có thể khó khăn. Các khối u ung thư cũng có thể yêu cầu điều trị bổ sung, và tỷ lệ sống sót trong những trường hợp này có thể thấp hơn. Bất kỳ triệu chứng hoặc triệu chứng mới vẫn tồn tại nên được thảo luận với bác sĩ.