Trong ung thư bàng quang, các tế bào ung thư phát triển trong cơ quan thu thập nước tiểu từ thận trước khi loại bỏ nó khỏi cơ thể thông qua đi tiểu.
Ung thư bàng quang là ung thư phổ biến thứ tư ở nam giới. Đàn ông có 1 trong 27 cơ hội phát triển nó. Phụ nữ có 1 trong 89 cơ hội nhận được nó. Số trường hợp ảnh hưởng đến nam giới đã ổn định trong những năm gần đây, nhưng những trường hợp ảnh hưởng đến phụ nữ đã giảm.
Năm 2018, Hiệp hội Ung thư Hoa Kỳ hy vọng rằng sẽ có khoảng 81.190 trường hợp mới và 17.240 ca tử vong do ung thư bàng quang. Trong số này, 72% sẽ là nam giới.
Ung thư bàng quang xảy ra khi các tế bào bất thường phát triển trong bàng quang. Chúng có thể lành tính hoặc ác tính. Ung thư ác tính có thể đe dọa tính mạng vì chúng có thể lây lan nhanh chóng. Không được điều trị, chúng có thể làm hỏng các mô và các cơ quan và lây lan sang các bộ phận khác của cơ thể.
Tuy nhiên, những tiến bộ trong khoa học và y học có nghĩa là có thể điều trị hiệu quả, đặc biệt nếu chẩn đoán xảy ra ở giai đoạn đầu.
Thông tin nhanh về ung thư bàng quang
Dưới đây là một số điểm chính về ung thư bàng quang. Chi tiết hơn nằm trong bài viết chính.
- Khoảng 90 phần trăm những người nhận được chẩn đoán ung thư bàng quang là tuổi trên 55 năm.
- Người hút thuốc có nguy cơ phát triển ung thư bàng quang cao gấp 3 lần so với người không hút thuốc.
- Các triệu chứng có thể tương tự như các bệnh ít nghiêm trọng hơn, chẳng hạn như nhiễm trùng bàng quang.
- Một nửa của tất cả các trường hợp được tìm thấy khi ung thư vẫn chỉ trong bàng quang, nhưng 4 phần trăm chẩn đoán được thực hiện sau khi ung thư bàng quang đã lan rộng đến các mô xa.
- Điều trị bao gồm phẫu thuật, hóa trị, liệu pháp miễn dịch và xạ trị, một mình hoặc kết hợp.
- Một số yếu tố lối sống có thể làm giảm nguy cơ phát triển ung thư bàng quang.
Ung thư bàng quang là gì?
Ung thư bàng quang thường bắt đầu ở biểu mô chuyển tiếp, các tế bào xếp thành bàng quang.
Khoảng một nửa trong số tất cả các trường hợp được chẩn đoán ở giai đoạn sớm, khi ung thư có khả năng chữa trị cao. Tuy nhiên, nếu không được điều trị, nó có thể đe dọa tính mạng.
Nguy cơ ung thư bàng quang gia tăng theo độ tuổi, và khoảng 90% những người được chẩn đoán là trên 55 tuổi. Độ tuổi trung bình chẩn đoán là 73 năm.
Có nhiều loại ung thư bàng quang khác nhau, nhưng hầu hết các trường hợp đều là ung thư biểu mô tế bào tuyến tiền liệt hoặc ung thư chuyển tiếp (TCC).
Ung thư biểu mô tế bào chuyển tiếp
Hầu hết các bệnh ung thư bàng quang là ung thư biểu mô tế bào chuyển tiếp (TCC). Biểu mẫu này bắt đầu trong các tế bào tiết niệu, mà dòng bên trong của bàng quang.
Những tế bào này cũng nối các phần khác của đường tiết niệu, vì vậy TCC cũng có thể xảy ra trong lớp niêm mạc của thận và niệu quản. Bất cứ ai nhận được chẩn đoán TCC thường sẽ trải qua một cuộc đánh giá toàn bộ đường tiết niệu.
TCCs có thể xâm lấn hoặc không xâm lấn, tùy thuộc vào việc chúng có nằm trong lớp niêm mạc bàng quang hay không, hay được gọi là biểu mô, hoặc nếu chúng lan sâu hơn vào lớp đệm hoặc lớp cơ.
Càng ung thư càng xâm lấn thì càng khó điều trị.
TCC được chia thành hai loại:
- Ung thư biểu mô nhú: Những phát triển trong các dự đoán mỏng từ bề mặt bên trong của bàng quang về phía trung tâm rỗng. Chúng là ung thư nhú không xâm lấn. Rất thấp, loại không xâm lấn có xu hướng có một kết quả rất tốt, vì chúng có khả năng bị bệnh ác tính thấp.
- Ung thư biểu mô phẳng: Những chất này không phát triển về phía phần rỗng của bàng quang. Nếu chúng vẫn còn trong lớp bên trong của tế bào bàng quang, chúng được gọi là ung thư biểu mô phẳng không xâm lấn hoặc ung thư biểu mô phẳng tại chỗ (CIS).
Các loại khác
Một số loại ung thư khác có thể bắt đầu trong bàng quang. Tất cả chúng đều ít phổ biến hơn TCC.
Chúng bao gồm:
- Ung thư biểu mô tế bào vảy: Khoảng 1 đến 2% ung thư bàng quang thuộc loại này. Nó xảy ra trong các tế bào vảy, các tế bào mỏng, phẳng như những tế bào tạo nên bề mặt của da. Hầu hết các bệnh ung thư tế bào vảy là xâm lấn.
- Ung thư tuyến giáp: Khoảng 1% ung thư bàng quang là vào thời điểm này. Nó xảy ra trong các tế bào của tuyến tiết chất nhầy được tìm thấy trong bàng quang. Nó có điểm tương đồng với ung thư đại tràng. Hầu hết các tế bào ung thư biểu mô của bàng quang là xâm lấn.
- Ung thư biểu mô tế bào nhỏ: Ít hơn 1% ung thư bàng quang thuộc loại này. Nó bắt đầu trong các tế bào giống như thần kinh được gọi là tế bào thần kinh nội tiết. Hình thức này thường phát triển nhanh chóng và yêu cầu điều trị bằng hóa trị liệu.
- Sarcoma: Đây là một dạng hiếm hoi của ung thư bàng quang có nguồn gốc từ các tế bào cơ của bàng quang.
Điều trị
Các hình thức điều trị chính cho ung thư bàng quang là phẫu thuật, hóa trị, liệu pháp sinh học và xạ trị. Một sự kết hợp có thể được sử dụng.
Việc điều trị sẽ tùy thuộc vào vị trí và giai đoạn của bệnh ung thư, sức khỏe tổng thể của bệnh nhân, tuổi tác, sở thích và hệ thống hỗ trợ của họ.
Phẫu thuật
Lựa chọn phẫu thuật có sẵn cho tất cả các giai đoạn của bệnh.
Một cắt bỏ transurethral (TUR) có thể điều trị ung thư bàng quang giai đoạn 0 và 1. Một công cụ cắt được đưa vào bàng quang, và bác sĩ phẫu thuật loại bỏ các khối u nhỏ và mô bất thường và đốt cháy bất kỳ tế bào ung thư còn lại.
Nếu ung thư lớn hơn hoặc đã lan rộng hơn vào bàng quang, một hình thức cắt nang tử cung có thể được thực hiện. Một phần cắt nang nang loại bỏ phần bàng quang có chứa các tế bào ung thư.
Một cystectomy triệt để sẽ loại bỏ toàn bộ bàng quang và có thể các hạch bạch huyết xung quanh, tuyến tiền liệt và túi tinh, và tử cung, buồng trứng, và một phần của âm đạo.
Phẫu thuật tái tạo sẽ là cần thiết để cung cấp một cách mới để cơ thể lưu trữ và loại bỏ nước tiểu.
Một phần ruột có thể được sử dụng để tạo ra một trong những điều sau đây:
- Một ống dẫn nước tiểu, một ống dẫn nước tiểu từ thận vào túi (túi tiết niệu) ở bên ngoài cơ thể
- Một dòng chảy tiểu tiết da lục địa, một hồ chứa nhỏ cho nước tiểu có thể được thoát qua một lỗ ở bụng bằng cách sử dụng một ống thông
- Một neobladder, một hồ chứa được gắn vào niệu đạo, cho phép đi tiểu bình thường, có thể với sự giúp đỡ của một ống thông.
Hóa trị
Hóa trị sử dụng thuốc để nhắm mục tiêu và tiêu diệt các tế bào ung thư hoặc thu nhỏ các khối u để chúng có thể hoạt động với phẫu thuật ít xâm lấn hơn. Nó có thể được sử dụng để điều trị ung thư trước hoặc sau khi phẫu thuật, và các loại thuốc có thể được dùng đường uống, tiêm tĩnh mạch hoặc vào bàng quang với một ống thông (sau một TUR).
Hóa trị thường được đưa ra trong chu kỳ, và sau mỗi thời gian điều trị có một thời gian nghỉ ngơi để cho phép thời gian cơ thể phục hồi.
Tuy nhiên, hóa trị và ảnh hưởng đến các tế bào khác trong cơ thể, dẫn đến một số tác dụng phụ.
Bao gồm các:
- buồn nôn và ói mửa hoặc tiêu chảy
- mệt mỏi
- tăng chảy máu hoặc bầm tím
- tăng nguy cơ nhiễm trùng
- ăn mất ngon
- rụng tóc
- lở miệng
Các hiệu ứng phụ thuộc vào số lượng thuốc được sử dụng và cách thức sử dụng. Nếu dùng trực tiếp vào bàng quang, các tác dụng phụ thường nhẹ hơn. Các tác dụng phụ thường giải quyết khi quá trình điều trị kết thúc.
Liệu pháp sinh học
Ung thư giai đoạn sớm có thể được điều trị bằng cách khuyến khích hệ thống miễn dịch chống lại các tế bào ung thư. Điều này được gọi là liệu pháp sinh học hoặc liệu pháp miễn dịch.
Dạng liệu pháp sinh học phổ biến nhất là liệu pháp Bacillus Calmette-Guerin (BCG). Vi khuẩn này có liên quan đến vi khuẩn gây bệnh lao (TB). Trong liệu pháp BCG, một ống thông được sử dụng để chèn vi khuẩn này vào bàng quang.
Vi khuẩn này hấp thụ và kích hoạt các tế bào hệ miễn dịch, sau đó có thể chống lại bất kỳ tế bào ung thư bàng quang nào có mặt. Việc điều trị này thường được thực hiện mỗi tuần một lần trong 6 tuần. Nó thường bắt đầu sớm thực hiện một TUR.
Các tác dụng phụ của BCG có thể tương tự như tác dụng phụ của bệnh cúm. Chúng bao gồm sốt, mệt mỏi và cảm giác nóng rát trong bàng quang.
Interferon là một lựa chọn liệu pháp sinh học khác. Hệ thống miễn dịch làm cho protein này chống lại nhiễm trùng, và một phiên bản tổng hợp có thể được sử dụng để chống ung thư bàng quang, đôi khi kết hợp với BCG.
Trong năm 2014, một nghiên cứu được công bố cho thấy một loại thuốc kháng thể, atezolizumab (Tecentriq) có thể giúp hệ miễn dịch dễ dàng tìm và tiêu diệt tế bào ung thư hơn. Trong năm 2016, đã được phê duyệt như một liệu pháp của Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA).
Xạ trị
Xạ trị được sử dụng nhưng ít thường xuyên hơn các phương pháp điều trị khác. Nó thường được sử dụng cùng với hóa trị. Xạ trị có thể giúp tiêu diệt ung thư đã xâm chiếm thành cơ của bàng quang. Nó có thể hữu ích cho những người không thể phẫu thuật.
Liệu pháp xạ trị chùm tia ngoài tập trung bức xạ năng lượng cao từ một nguồn bên ngoài cơ thể vào ung thư. Việc điều trị thường bao gồm các phiên ngắn, 30 phút, 5 ngày một tuần trong vài tuần.
Tác dụng phụ phụ thuộc vào liều lượng và khu vực được nhắm mục tiêu bởi các chùm tia.
Các triệu chứng bao gồm:
- các triệu chứng bàng quang, chẳng hạn như khó chịu, tần suất hoặc máu trong nước tiểu
- bệnh tiêu chảy
- mệt mỏi
- buồn nôn và ói mửa
- kích ứng da ở các khu vực mục tiêu
Theo sát
Nếu ung thư bàng quang xảy ra một lần, có nguy cơ cao sẽ quay trở lại, vì vậy thường xuyên theo dõi thường được khuyến nghị cứ sau 3 đến 6 tháng.
Đôi khi ung thư bàng quang không biến mất. Thay vào đó, nó trở thành một căn bệnh mãn tính. Cần phải điều trị thường xuyên để kiểm tra ung thư.
Triệu chứng
Trong giai đoạn đầu, hầu hết các triệu chứng có liên quan đến đi tiểu.
Máu trong nước tiểu: Các triệu chứng phổ biến nhất là tiểu máu, hoặc máu trong nước tiểu. Điều này có thể được nhìn thấy rất rõ, thay đổi màu sắc của nước tiểu hoàn toàn, hoặc nó chỉ có thể được phát hiện bởi kính hiển vi.
Thói quen đi tiểu: Đây cũng có thể bị ảnh hưởng. Người đó có thể cần đi tiểu thường xuyên hơn bình thường. Có thể có một “ngừng và bắt đầu” dòng chảy, hoặc có thể có đau hoặc cảm giác nóng rát trong đi tiểu, được gọi là khó tiểu.
Ở các giai đoạn sau, có thể bị đau lưng, sụt cân, sưng ở bàn chân, đau xương và không thể đi tiểu.
Các triệu chứng của ung thư bàng quang có thể giống với những triệu chứng ít nghiêm trọng hơn như nhiễm trùng bàng quang. Điều quan trọng là phải tìm tư vấn y tế nếu các triệu chứng vẫn tồn tại, vì việc điều trị hiệu quả có nhiều khả năng hơn với chẩn đoán sớm.
Nguyên nhân
Nguyên nhân của ung thư bàng quang vẫn chưa được biết, nhưng đột biến gen có thể đóng một vai trò. Đây có thể là di truyền hoặc chúng có thể phát triển trong suốt cuộc đời của một người.
Việc sử dụng thuốc lá và tiếp xúc với hóa chất có thể mang lại những thay đổi dẫn đến ung thư blader, nhưng chúng dường như ảnh hưởng đến mọi người theo những cách khác nhau.
Các yếu tố di truyền thừa kế trong bản thân không được cho là nguyên nhân chính gây ung thư bàng quang, nhưng chúng có thể khiến một người có khả năng phản ứng lại với tác động của thuốc lá và một số hóa chất công nghiệp nhất định.
Các yếu tố rủi ro
Một số yếu tố nguy cơ đã được xác định, trong đó hút thuốc là quan trọng nhất. Người hút thuốc có nguy cơ phát triển ung thư bàng quang ít nhất gấp ba lần so với người không hút thuốc.
Các yếu tố nguy cơ khác bao gồm:
- khiếm khuyết bàng quang có mặt từ khi sinh
- trải qua liệu pháp xạ trị và xạ trị
- bị nhiễm trùng bàng quang mãn tính và kích ứng
- tiếp xúc với hóa chất nhất định, bao gồm amin thơm và asen trong nước uống
- tiêu thụ chất lỏng thấp
- tiền sử cá nhân hoặc gia đình bị ung thư bàng quang
- nam và trắng
Một số loại thuốc và chế độ ăn uống bổ sung, chẳng hạn như pioglitazone (Actos) và aristolochic acid, có thể làm tăng nguy cơ.
Chúng chủ yếu đến từ thực vật trong gia đình, chẳng hạn như birthwort, hoặc ống Dutchman, thường được sử dụng trong y học cổ truyền.Một chất độc trong những thực vật này có liên quan đến vấn đề về thận và ung thư trong thời gian dài.
Những người trong các loại công việc sau đây có thể làm tăng nguy cơ ung thư bàng quang, có thể do tiếp xúc với một số hóa chất nhất định:
- sản xuất cao su, da, dệt may và các sản phẩm sơn
- sự in
- bức vẽ
- máy hoạt động
- làm tóc
- lái xe tải
Những người hút thuốc và làm việc trong một trong những ngành công nghiệp này có nguy cơ cao hơn, vì các tác dụng gây ung thư thường phức tạp.
Tuy nhiên, ung thư bàng quang có thể phát triển ngay cả khi không có các yếu tố nguy cơ này.
Các giai đoạn
Nếu chẩn đoán được xác nhận, xét nghiệm bổ sung sẽ xác định giai đoạn ung thư. Các xét nghiệm bao gồm chụp CT và MRI, chụp X quang ngực và quét xương.
Dàn dựng mô tả khoảng cách mà ung thư đã lan rộng và xác định cách điều trị nào phù hợp.
Có nhiều cách khác nhau để phân loại các giai đoạn ung thư. Một cách để phát hiện ung thư bàng quang là trong năm giai đoạn:
- Giai đoạn 0: Các tế bào ung thư xảy ra trên bề mặt ngoài của lớp lót bên trong bàng quang. Điều này có thể được gọi là “ung thư biểu mô tại chỗ”
- Giai đoạn 1: Ung thư xảy ra bên trong lớp lót bên trong, nhưng đã không xâm chiếm vùng đệm hoặc thành cơ bắp
- Giai đoạn 2: Ung thư đã xâm chiếm thành cơ bắp nhưng không lây lan từ bàng quang
- Giai đoạn 3: Ung thư đã lan truyền qua thành tường đến mô xung quanh bàng quang, bao gồm cả tuyến tiền liệt, tử cung hoặc âm đạo
- Giai đoạn 4: Ung thư đã lan sang các vị trí khác trong cơ thể, chẳng hạn như các hạch bạch huyết, xương hoặc các cơ quan khác như phổi hoặc gan.
Giai đoạn chẩn đoán sẽ ảnh hưởng đến các lựa chọn điều trị và triển vọng.
Chẩn đoán
Bác sĩ sẽ hỏi bệnh nhân về các triệu chứng và tiền sử bệnh của họ và tiến hành khám sức khỏe. Các xét nghiệm có thể giúp xác định chẩn đoán.
Soi bàng quang
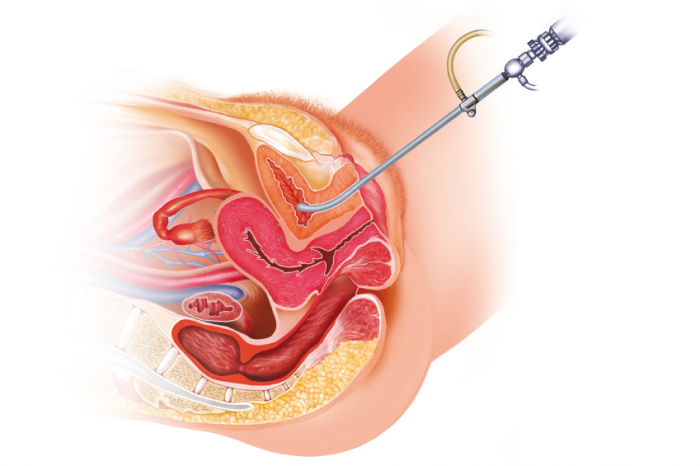
Các bác sĩ có thể kiểm tra bên trong niệu đạo và bàng quang bằng cách sử dụng một ống nang, một ống hẹp có chứa một máy ảnh và hệ thống chiếu sáng.
Điều này được đưa vào bàng quang qua niệu đạo.
Cystoscope cũng có thể thu thập các mẫu tế bào, hoặc sinh thiết, để thử nghiệm.
Cystoscopies thường liên quan đến gây tê cục bộ và được thực hiện tại văn phòng của bác sĩ. Nếu cần gây mê toàn thân, thủ thuật sẽ diễn ra tại bệnh viện.
Thử nghiệm hình ảnh
Các xét nghiệm hình ảnh sau đây có thể giúp xác nhận chẩn đoán và cho biết liệu ung thư có lan rộng trong cơ thể hay không:
- Pyelogram: Một thuốc nhuộm tương phản được tiêm vào bàng quang, hoặc vào tĩnh mạch hoặc bằng cách sử dụng một ống thông trực tiếp. Thuốc nhuộm vạch ra bàng quang và các cơ quan liên quan, làm cho bất kỳ khối u có thể nhìn thấy trên X-quang.
- CT scan: Điều này có thể giúp xác định hình dạng, kích thước và vị trí của bất kỳ khối u nào có thể có trong bàng quang, thận hoặc niệu quản.
- Siêu âm và siêu âm: Chúng có thể được sử dụng để xác định kích thước của bất kỳ khối u nào hiện diện và liệu ung thư có lan rộng ra ngoài bàng quang đến các mô hoặc cơ quan lân cận hay không.
Xét nghiệm nước tiểu
Nước tiểu có thể trải qua các xét nghiệm khác nhau:
- Xét nghiệm tế bào nước tiểu: Mẫu được kiểm tra cho các tế bào ung thư. Kết quả âm tính không phải lúc nào cũng đảm bảo rằng không có ung thư.
- Nuôi cấy nước tiểu: Mẫu được đặt trong môi trường tăng trưởng và theo dõi các dấu hiệu của sự phát triển của vi khuẩn. Sau đó, vi khuẩn có thể được xác định và chẩn đoán có thể cho thấy nhiễm trùng hơn là ung thư.
- Xét nghiệm đánh dấu khối u nước tiểu: Mẫu được kiểm tra các chất cụ thể được phát hành bởi các tế bào ung thư bàng quang. Những xét nghiệm này thường được thực hiện cùng với tế bào học nước tiểu.
Sinh thiết
Mẫu sinh thiết bàng quang có thể được lấy ra trong khi kiểm tra nội soi bàng quang. Nếu ung thư có mặt, sinh thiết có thể thiết lập mức độ ung thư và tính xâm lấn của nó.
Các mẫu sinh thiết cũng có thể được sử dụng bằng kim mỏng, rỗng. Chúng được gọi là sinh thiết kim và thường được hướng dẫn bằng CT scan và siêu âm.
Phòng ngừa
Lực Lượng Đặc Nhiệm Dịch Vụ Phòng Ngừa Hoa Kỳ (USPSTF) không khuyến nghị kiểm tra thường xuyên ung thư bàng quang, vì có rất ít bằng chứng cho thấy sàng lọc cải thiện kết cục sức khỏe lâu dài. Các cá nhân cũng có thể bị căng thẳng và can thiệp không cần thiết trong trường hợp có kết quả dương tính giả.
Tuy nhiên, tránh các yếu tố nguy cơ có thể giúp giảm nguy cơ mắc bệnh. Điều này bao gồm không hút thuốc, cẩn thận với hóa chất, uống nhiều nước và ăn nhiều loại trái cây và rau quả.
Outlook
Hiệp hội Ung thư Hoa Kỳ lưu ý rằng nếu ung thư bàng quang được tìm thấy trong giai đoạn sớm nhất, giai đoạn 0, cơ hội sống sót ít nhất 5 năm là 98%.
Nếu nó đạt đến các bộ phận khác của cơ thể, cơ hội điều trị thành công thấp hơn, bởi vì nó khó điều trị hơn. Nếu chẩn đoán xảy ra ở giai đoạn 4, cơ hội của một người sống sót sau 5 năm hoặc lâu hơn là 15%.
Chẩn đoán sớm cải thiện đáng kể cơ hội điều trị thành công, nhưng điều trị là có thể ngay cả trong giai đoạn sau của ung thư bàng quang.